| 受付時間 | 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|---|
| 午前 | パーキンソン外来 9:00~ |
門脇 (第1・4) (予約制) |
★休診情報は外来診療担当表でご確認願います。
★予約変更・お問い合わせ等につきましては,平日の午後2時~4時にご連絡ください。
問い合わせ先:TEL (0537) 86-8511(代表)
<但し、祝日・年末年始(12月29日~1月3日)は休診となります>
| 受付時間 | 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|---|
| 午前 | パーキンソン外来 9:00~ |
門脇 (第1・4) (予約制) |
★休診情報は外来診療担当表でご確認願います。
★予約変更・お問い合わせ等につきましては,平日の午後2時~4時にご連絡ください。
問い合わせ先:TEL (0537) 86-8511(代表)
<但し、祝日・年末年始(12月29日~1月3日)は休診となります>
| 氏名 | 職名 | 卒業年 | 専門分野 | 認定資格等 |
| 門脇 慎 | 非常勤 | H28 | 脳神経外科一般 パーキンソン病 |
日本専門医機構脳神経外科専門医 |
パーキンソン病は、現在1,000人あたり1人、20年後の高齢化社会ではその頻度は増し倍の発症率になると言われている難病の一つですが、この病気ほど多くの研究がなされ治療法が発達してきた病気はありません。ここ20-30年の間に目覚しい治療の発達がもたらされてます。最近のパーキンソン病治療の発達を簡単にのべ当科の治療について知って頂ければと思っています。
家族に発症する遺伝性の「家族性パーキンソン病」は極めて稀で、多くは原因が不明であり50歳以上になって発症する「孤立性パーキンソン病」です。この病気は中脳という脳の部位でドーパミンという神経伝達物質を産生する細胞が死滅していき、脳内のドーパミンが欠乏していき運動や歩行の障害を来します。ドーパミンを産生する細胞の死滅は加齢現象として一般的に現れますが、パーキンソン病ではこのスピードが桁違いに早く10倍ほどのスピードで進行すると言われています。どのようにしてこのような細胞死滅が始まるのか、原因は現在でも解っておらず、元々のそのヒトの持つ個人的体質とそのヒトが生活している環境(地域、仕事、食事など)が偶然に一致して発症するとする「ダブル・ヒット論」が仮説として考えられています。
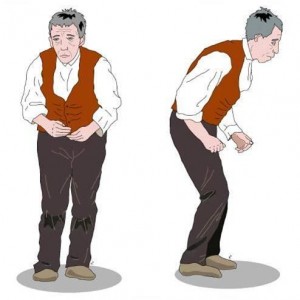
①手足の振るえ(安静時振戦)、②関節の動きが固くなる(筋固縮)、③動きのぎこちなさと反射運動の低下(寡動症/無動症)、④姿勢反射や歩行の障害はパーキンソン病の「四大症状」と言われています。これら四つの症状の程度は病気の進行時期、また個人個人によって異なりますが、振戦の症状が主でその他の症状は軽い「振戦優位型」と、逆に振戦は軽くて動作の鈍さと歩行障害が目立つ「寡動症/無動症型」の二つのタイプに分けられますが、多くは「動症/無動症型」です。この二つは病気の経過もまた治療法も異なりますので、自分がどのタイプか知ることは重要となります。図はパーキンソン病患者の特徴を捉えているとして有名なGowersの絵です。
最新の研究成果では、パーキンソン病はおよそ27年の経過で脳の下の方から徐々に上に向かって病気が進行し大脳にいたるとされ、それにつれ自律神経症状(血圧低下やメマイなど)から運動症状そして認知機能障害(睡眠障害、尿失禁やせん妄など)へと順序よく症状が現れることが知られています。運動症状は、全体の経過の中でほんの一部の時期の症状にしかすぎません。最近は運動症状だけでなくこれら「非運動症状」と言われる自律神経や認知機能の障害を考慮に入れた治療の重要性が望まれています。
およそ46年前にレボドパという薬が開発されました。この薬は脳内で不足したドーパミン物質を補充するもので特効薬としての働きがあります。従って治療の主役となる薬ですが、問題はその作用時間が60~90分と大変に短いことにあります。病気が進行とともに脳内ドーパミン細胞が乏しくなっていくと、薬飲んでも症状改善が得られる時間が短くなっていき(ウエアリング・オフ現象)、さらには薬による副作用として手足がクネクネと動く異常運動(ジスキネジア)を伴ってきます。この時期になると内服量を減らす必要が出てきて、満足な日常生活を送ることが難しくなってきます。レボドパに代わる新たな薬剤として20年ほど前にドーパミン受容体作動薬が現れました。レボドパと比較して作用時間が長くそして副作用が現れにくい優れた点がありますが、残念なことに症状改善効果はレボドパには及びません。この薬は現在でも精力的に開発が行われていますが、レボドパと上手に組み合わせて使うことでレボドパの副作用を防ぎつつ長期にわたり症状改善効果を持続させることが可能となっています。
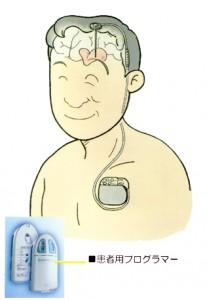 近年のパーキンソン病の研究の発展によってもたらされた成果は、パーキンソン病になると運動に関係する大脳基底核と言われる部分がどのように変化するかが解ったことです。主には大脳基底核の淡蒼球と視床下核という部位が、病気により過剰に活動していることが解り、これらの部位を電気刺激で活動状態を変化させて症状を改善させるという外科治療が発展することになりました。特に視床下核の脳刺激はパーキンソン病の四大症状の改善のみならずレボドパ内服の減量を可能とする手術として全世界で行われています。
近年のパーキンソン病の研究の発展によってもたらされた成果は、パーキンソン病になると運動に関係する大脳基底核と言われる部分がどのように変化するかが解ったことです。主には大脳基底核の淡蒼球と視床下核という部位が、病気により過剰に活動していることが解り、これらの部位を電気刺激で活動状態を変化させて症状を改善させるという外科治療が発展することになりました。特に視床下核の脳刺激はパーキンソン病の四大症状の改善のみならずレボドパ内服の減量を可能とする手術として全世界で行われています。
手術後は、脳刺激を調節することと減量された内服を再び徐々に増やすことの二つの方法で症状コントロールを行うことが可能となります。薬剤による症状改善の調節が限界となり日常生活に不自由を来たしている患者に、再び新たな治療のスタートをもたらす革新的な方法となっています。脳刺激治療が世界的に行われるようになってすでに15年以上が経ち、このような脳刺激を受けた患者では病気の進行が遅くなることも知られています。
パーキンソン病は、「運動症状」のみでなく自律神経症状や認知障害などの「非運動症状」を合わせ伴いながら長い期間をかけて徐々に進行する病気です。
薬剤のみによる「運動症状」の改善では不十分であり、生活療法や運動療法(リハビリ)を合わせて行う重要性が増しています。当科では食事や睡眠指導などの生活療法そして症状に合わせたリハビリ療法を組み合わせ日常生活機能が改善を目指しています。
外来日 毎週水曜日 9:00~12:00
市立御前崎総合病院脳神経外科 横山徹夫
パーキンソン病の歴史は、明治維新より50年ほど前の江戸時代にジェームズ・パーキンソンが「振戦麻痺小論」(1817年)と言う小冊子を表したところから始まります。彼が街中で見かけた「背を丸めた姿勢で、手を小刻みに振るわせ、チョコチョコと小股に歩行する」人達の病状の進行を克明に記した冊子です。振戦麻痺という名がついているように、当時はまだ「パーキンソン病」と呼ばれていません。この病気に「パーキンソン」と言う名前がつくのは60年後にシャルコーという医師が「パーキンソン病」と言う論文を発表してからです。パーキンソン病と呼ばれるようになってすでに132年が経っています。この間に病気の解明と治療に向けた多くの研究がなされてきましたが、最近になり新たな薬物治療と共に画気的な外科治療法が行われるようになり、以前とは一変した有意義な生活を送れるようになっています。
以下にこの病気について最近の知見とわれわれの治療方針を交えて解説を行いますので、なにかの参考にして頂ければ幸いと思います。
われわれの脳の中のドーパミンを作る細胞は、20歳を超えると年齢を重ねるにつれ10年で4.35%ずつ自然に減少すると言われています。50%ほどまでに減るとパーキンソン病になると言われていますので、単純に計算すると、もしわれわれが150歳まで生きられるとすると、すべての人間がパーキンソン病になることになります。先にパーキンソンが観察した人達の「背を丸めた姿勢で、手を小刻みに振るわせ、小刻みな足で歩行する」と言ったようなことは、ある程度は高齢者によく見られる「老人くささ」と似ています。この「老人くささ」は年齢を重ねることによるドーパミン減少と関係していると言えるでしょうが、パーキンソン病の患者では、これとは別の何かの原因により急激なドーパミンの減少が引き起こされ運動障害が現れてきます。この原因がいまだ不明のため、現在に至るまで「病気を根本的に治す」治療法は残念ながらありません。しかし、パーキンソン病の研究は古くより精力的に行われ、特に近年の科学の発展に伴って、病気の解明は飛躍的に進んでいます。その結果、新たなパーキンソン病治療薬とともに画気的な外科治療法が導入され、多くの患者さんがその恩恵を受けることができるようになっています。
典型的なパーキンソン病は、図のように前屈みの姿勢で、顔の表情が少なく、動作がのろくてぎこちなく、ヨチヨチと小股で歩くことが特徴であり、見た目で病気が解る数少ない病気の一つです。以下は「パーキンソン病の四大症状」です。
パーキンソン病の振るえの特徴は、「指と手首」を中心に親指と人差し指に規則正しい小刻みな運動で、安静時におこり手を動かすと止まってしまうことです。
患者さんの手あるいは腕を持って手首、肘を曲げ伸ばしすると、「カクカク」と歯車を回した時のような抵抗が感じられます。これは筋肉の緊張が増して固くなっているためであり筋固縮と言います。
この症状が最もパーキンソン病を特徴づける症状です。「イスから立ち上がる」、「食事をする」、「服を着る」あるいは「歩く」などと言った一連の動作・行為に時間がかかるようになります。パーキンソン病の患者さんを見ると動作がのろく、小股歩きで緩慢に見えるのはこの症状のためです。
姿勢は前屈みのネコ背となります。イスから立ち上がる、直立している時、そして歩いていて方向を変える時などに身体のバランスがくずれ、転倒するようになり思わぬ骨折の原因となります。
病状が進行した患者さんではこれら四つの症状を認めることができますが、それでも患者さんによって見られる症状とその程度は異なります。大別すると手の振るえが主な症状である「振戦型」と動作が緩慢になる無動症が主症状である「無動症型」があります。患者さんの数の上では「振戦型」は10%程度で、多くは「無動症型」で圧倒的多数を占めています。
内服はパーキンソン病の最も基本となる治療であり、①ドーパミン薬、②ドーパミン作動薬(アゴニスト)、③ドーパミン補助薬の三つの薬があります。ドーパミン薬は脳内で足りなくなったドーパミンを補う薬であり、その効果は絶大でまさにパーキンソン病の特効薬となっています。逆にこの薬による内服効果が見られないときは、本当にパーキンソン病かどうかが疑われます。ドーパミン作動薬はドーパミンと似た働きをする薬であり、ドーパミン補助薬は腸でのドーパミンの吸収を助けたり、脳内でのドーパミンの働きを長く持続させる働きをします。しかし、これらの薬の効果は到底ドーパミン薬に及ぶものではなくドーパミン薬と合わせて用いられます。当科では、早期のパーキンソン病の患者さんを除いては、最大の運動機能改善効果が得られるようにドーパミン薬を中心とした内服を行い、患者さんの症状と日常生活動作の最大の改善をもたらし生活の質の向上を目指しています。
ドーパミン薬が開発されたのは1967年で、当時はこれでパーキンソン病が解決されたと言われたようです。しかし、以下に述べるような三つの問題点があり、内服の始めからあるいはその途中からこの薬の恩恵を受けられなくなることがあります。先ず、第一は嘔気、腹部不快感などの胃腸症状の発現です。現在の薬は改良が加えられて飲み易くなっていますが、中にはどうしても気持ちが悪くなり飲めないという患者さんがいます。第二の問題点は固縮、無動症ほどには、振戦に対しては改善効果が得られないことが挙げられます。振戦優位の患者では振戦そのものがADLの低下をきたすことがあり、このような患者さんでは昔から外科的手術の適応となっています。第三は副作用の問題で、これが最も大きな問題となっています。この薬の副作用として以下のような症状があげられます。
このような副作用が現れると薬物治療の袋小路(内服量を減らせば副作用はなくなるが、逆に症状改善効果は低下する)に陥り、その後の治療に大変な支障をきたすことになります。副作用を抑えるためには内服量を減らせば治りますが、薬を減量したことに伴うパーキンソン病症状の悪化は避けられません。このような状態に至ると、今までのような症状が悪化すれば薬を増やすということができなくなり薬治療の限界に達します。
外科的治療は手術によって症状の改善を目指すものです。もし、症状を改善させ、改善した分だけ内服量を減らすことができれば副作用で悩むパーキンソン病患者に大変な恩恵を与えることができます。このような手術治療法が長らく求められてきましたが、1995年に登場した視床下核刺激治療法は「パーキンソン病の四大症状」全般の症状改善効果をもたらし、さらには内服の減量に結びつけることができるが気的な治療法として瞬く間に世界中で施行されるようになりました。2000年にはわが国においては保険適応となり、多くの患者さんにその恩恵が与えられています。
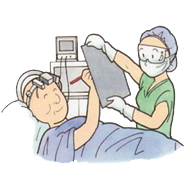
手術中の風景
「パーキンソン病の四大症状」として①手の振るえ(振戦)、②手足の筋肉が硬くなる(筋固縮)③動作が緩慢(無動症)④姿勢の障害(すくみ、転倒)があります。これら症状を全般的に改善し、そして内服量の減量に結びつける最も優れた外科治療法として、視床下核刺激治療が世界的に行われています。視床下核は手足の運動機能をコントロールする重要な役割を担っている部位で、ドーパミンが減るとその活動が大変に影響を受け、その結果としてパーキンソン病特有の運動機能障害が現れてきます。この部を電気刺激して脳機能を賦活して症状善させる方法が視床下核刺激治療です。電気刺激と言いますとビックリするかも知れませんが、脳の活動は電気活動であり、すでに痛みに対する脳深部刺激治療として確立しています。
手術では、電極の視床下核部への設置は、MRI画像を用いたコンピューター手術支援装置を利用しておおよその位置を決めます。ついで視床下核の電気活動記録を行い、さらには手術中風景の図のように試験的に刺激して手足の動きが良くなるかをチェックして視床下核の中の刺激最適部位に電極を設置します。手術時間は約3時間で、手術は局所麻酔ですのでわれわれあるいは看護師さんに手術中に困ることが何でも話していただいて結構です。電極の設置が終了しますと、次に胸の皮膚の下に刺激発生器を設置し、脳の電極と接合します。これは1時間程度ですが、痛みを伴いますので全身麻酔で行います。
脳刺激治療は手術終了後より直ちに開始されます。最適な脳刺激の強さなどの条件と内服の量は症状の改善をみながらゆっくりと、手術後薬1ヵ月ほどで外来通院で決定していきます。
パーキンソン病の振戦に限らず、さまざまなタイプの手足に振るえの外科治療として1956年頃から視床手術が行われてきました。前述の「視床下核刺激治療」よりは振戦に対する改善率は高く、「振戦優位型パーキンソン病」患者の治療として用いられています。手術方法は視床下核刺激治療と変わりありませんが、以前行われていた凝固破壊手術は脳刺激にとって変わられています。
視床下核刺激治療法が世界中で始められ13年が経ちました。症状が大変に進行した患者さんでも優れた治療効果が得られますが、「ドーパミン薬」の内服で症状の改善が得られなくなくなってしまった症例には効果が得られません。このような患者さんの多くは、寝たきり状態に近い大変に病状が進行した患者さんです。言い換えれば、刺激治療の効果が得られるためには、脳の中にドーパミンによる運動機能コントロールが残っている必要があると言えます。手術の目的は「症状を改善するとともに内服薬を減量し、有意義な日常生活活動を維持する」事にありますので、内服治療を行ってきて次のような時期が来ましたら手術を考慮して頂くようにしています。
などです。かかりつけの医師に相談、あるいはセカンド・オピニオンとして外科治療施設を紹介して相談されるのがよいと思います。
» 全国パーキンソン病友の会
» 難病情報センター
» Movement Disorder Society, Japan